ホーム > トピック・関連情報 > プレスリリース > 本邦における2型糖尿病患者に対して最初に投与される糖尿病薬に関する実態調査
本邦における2型糖尿病患者に対して最初に投与される糖尿病薬に関する実態調査
~大規模データベースNDBを用いた解析~
2021年8月23日
国立研究開発法人 国立国際医療研究センター
公立大学法人 横浜市立大学
国立大学法人 東京大学
国家公務員共済組合連合会 虎の門病院
研究成果のポイント
国立研究開発法人 国立国際医療研究センター(略称:NCGM)は、横浜市立大学、東京大学、虎の門病院の協力のもと、2型糖尿病患者に対して最初に投与される糖尿病薬についての全国規模の実態調査を実施しました。本研究により、DPP-4阻害薬が選択された患者が最も多く、ビグアナイド(BG)薬、SGLT2阻害薬がそれに続くこと、薬剤開始後1年間の総医療費はBG薬で治療を開始した患者で最も安いこと、DPP-4阻害薬およびBG薬の選択には一定の地域差、施設差があることが明らかとなりました。適正な糖尿病治療実現に向けての重要な基礎データとなると考えられます。
背 景
本邦における2型糖尿病(注1)の薬物療法は、日本人と欧米人の2型糖尿病の病態の違いなどを考慮して、特定の薬剤を第一選択薬には据えず、すべての薬剤の中から病態等に応じて治療薬を選択することを推奨しています(1)。そのため、BG薬を2型糖尿病に対する第一選択薬と位置付けている欧米(2)とは処方実態に違いがあることが予想されていましたが、日本全体の治療実態についての詳細は不明でした。そこで、全国の診療実態を調べることができる匿名レセプト情報・匿名特定健診等情報データベース(NDB)(注2)を用いて、本邦の2型糖尿病患者に対して最初に投与された糖尿病薬の処方実態を明らかにすることを目的とした全国規模の研究を行いました(本研究は厚生労働科学研究として実施しました)。
方 法(3)
- 方 法:NDBの特別抽出データ(2014-17年度)から抽出した成人2型糖尿病患者のうち、インスリンを除いた糖尿病治療薬(注3)を単剤で開始された方を対象とし、研究期間全体および各年度別の各薬剤の処方数、処方割合、新規処方に関連する因子、さらに初回処方から1年間の総医療費を算出し、それに関連する因子についても検討しました。
- 対象患者数:全体1,136,723名(総医療費の解析対象:645,493名)
結 果
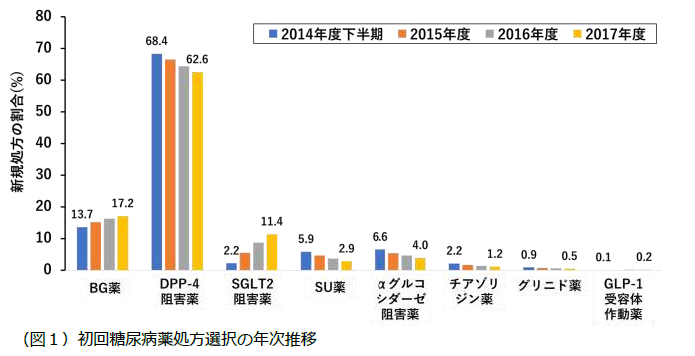
全体ではBG薬、DPP-4阻害薬、SGLT2阻害薬、スルホニル尿素(SU)薬、α−グルコシダーゼ阻害薬、チアゾリジン薬、グリニド薬、GLP-1受動体作動薬が最初に投与された糖尿病薬に占める割合は、それぞれ15.9%, 65.1%, 7.6%, 4.1%, 4.9%, 1.6%, 0.7%, 0.2%でした。2014年度(下半期のみ)から2017年度まで、年度毎の割合は、BG薬が経年的に増加、SGLT2阻害薬が著しく増加したのに対し、DPP-4阻害薬およびSU薬は減少傾向を示しました(図1)。都道府県別では、BG薬が最大 33.3%(沖縄県)、最小 8.7%(香川県)、DPP-4阻害薬が最大 71.9%(福井県)、最小 47.2%(沖縄県)と大きな違いを認めました。
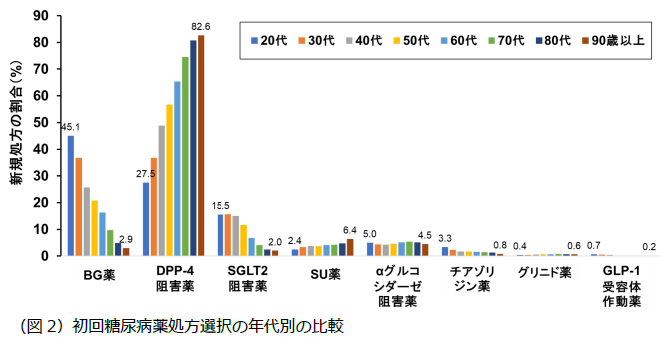
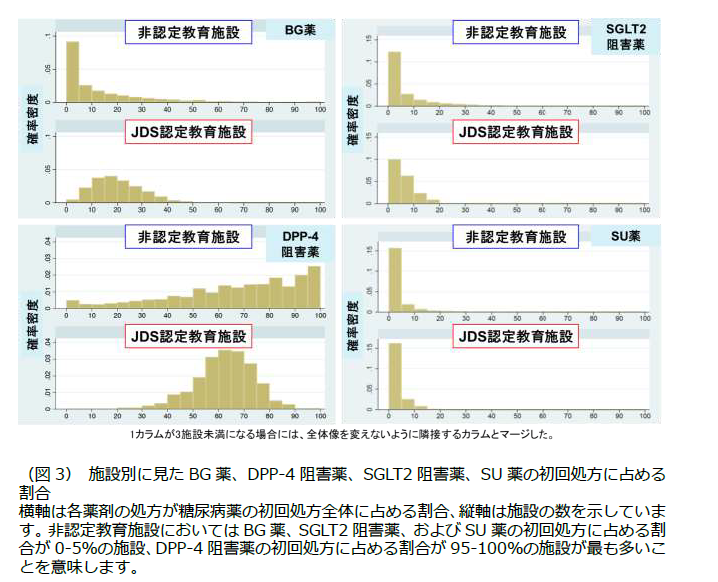
各薬剤の選択に最も強く影響した因子は年齢で、高齢なほどBG薬、SGLT2阻害薬の処方割合は低く、DPP4阻害薬およびSU薬の処方割合が高いことが示されました(図2)。施設によって処方実態が異なるかを検討したところ(図3)、大きく異なった薬剤はBG薬とDPP-4阻害薬で、BG薬は日本糖尿病学会(JDS)認定教育施設にて15-20%をピークとした分布(最初に投与された糖尿病薬のうち15-20%がBG薬であった施設が最も多かったことを意味します)であるのに対し、非認定教育施設では0-5%を急峻なピークとした分布を示し(最初に投与された糖尿病薬のうち0-5%がBG薬であった施設が多数を占めたことを意味します)、特に38.2%の非認定教育施設でBG薬の処方がありませんでした。一方、DPP-4阻害薬はJDS認定教育施設にて60-65%をピークとした分布であるのに対し、非認定教育施設では95-100%をピークとした0%から100%にわたる緩やかな分布を示しました(非認定教育施設では最初に投与する糖尿病薬としてほぼすべての患者に対してDPP-4阻害薬を選択する施設が最も多いものの、DPP-4阻害薬を選択しない施設も一定数存在しました)。一方、SGLT2阻害薬およびSU薬についてはJDS認定施設も非認定施設も同様の処方実態を示しました。
BG薬、DPP-4阻害薬、SGLT2阻害薬、SU薬の処方に関連する因子を同定することを目的とした多変量解析(注4)で、処方年度、性別、年齢×保険種区分、虚血性心疾患および慢性腎不全の合併、施設タイプ、病床数はいずれも有意な関連を認めました。
総医療費については、BG薬で治療を開始した患者が最も安く、SU薬、チアゾリジン薬が続き、GLP-1受容体作動薬が最も高いことが明らかとなりました。多変量解析で、BG薬はチアゾリジン薬を除くその他の薬剤より総医療費が有意に低いことが示されました。
コメント
今回の全国規模の調査によって、①本邦の2型糖尿病患者に対して最初に投与される糖尿病薬は欧米と大きく異なりDPP-4阻害薬が最も多いこと、②BG薬で治療を開始した患者の総医療費が最も安いこと、③薬剤選択に一定の地域間差や施設間差があること、等が初めて明らかになりました。
①の要因として、2型糖尿病の病態としてインスリン分泌低下の関与が大きく、患者の高齢化が進んだ本邦において、DPP-4阻害薬が最初に選択される糖尿病薬として最も多く、高齢な患者ほどBG薬やSGLT2阻害薬が避けられていたことが考えられます。また、②に関しては、BG薬が安価であることに加え、比較的若く臓器障害などがない患者さんにBG薬が選択されていたことも関与していると思われます。総じて、本研究の結果は、日本糖尿病学会のガイドラインや各薬剤に対するリコメンデーション等が広く認識されており、多くの患者に対して安全性と有効性に配慮した形で適切に薬剤が選択されていた可能性を示していると考えられます。一方で、③に関しては、これが患者の肥満等の背景因子や糖尿病の病期の進展などの影響に基づくものなのかについての更なる調査が必要です。また、本研究には、糖尿病の診断がレセプト情報に基づいていること、血糖コントロールの指標であるHbA1cなどの検査や肥満に関する情報がないこと、安全性(低血糖など)の評価がなされていないことなどの限界があり、他の研究手法による確認も必要です。
今後、個々の患者に対するより適切な薬剤選択などの診療の質の全国的な均てん化を進めるためには、薬剤選択に際し代謝異常の程度、年齢、肥満その他の病態を考慮することについてのさらなる周知に加え、薬剤選択の一助となるフローやアルゴリズムなどの作成が有効と考えられます。本研究により得られた成果を基に、どの薬剤の血糖改善効果が高いか、合併症予防効果が高いかを明らかにすることを目的とした研究が行われ、一人一人の糖尿病患者にとって最適な糖尿病の個別化医療の確立されることが望まれます。
参照
(1) Haneda M, Noda M, Origasa H, Noto H, Yabe D, Fujita Y, et al. Japanese Clinical Practice Guideline for Diabetes 2016. Diabetol Int. 2018 Mar 27;9(1):1-45. doi: 10.1007/s13340-018-0345-3.
(2) Davies MJ, D'Alessio DA, Fradkin J, Kernan WN, Mathieu C, Mingrone G, et al. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2018 Dec;41(12):2669-2701. doi: 10.2337/dci18-0033.
(3) Bouchi R, Sugiyama T, Goto A, Imai K, Noriko Ihana-Sugiyama N, Ohsugi M, et al. A retrospective nationwide study on the trends in first-line antidiabetic medication for patients with type 2 diabetes in Japan. J Diabet Investig 2021, in press
特記事項
本研究成果は、2021年8月23日(月)14時(JST)に国際科学誌「Journal of Diabetes Investigation」(オンライン)に掲載されました。
- タイトル: “A retrospective nationwide study on the trends in first-line antidiabetic medication for patients with type 2 diabetes in Japan”
- 著者名: Ryotaro Bouchi 1,2*, Takehiro Sugiyama 2,3*, Atsushi Goto 4, Kenjiro Imai 2, Noriko Ihana-Sugiyama 1,2, Mitsuru Ohsugi 1,2, Toshimasa Yamauchi 5, Takashi Kadowaki 6, and Kohjiro Ueki 1, 7
- 所 属
- 国立国際医療研究センター病院 糖尿尿内分泌代謝科
- 国立国際医療研究センター研究所 糖尿病情報センター
- 筑波大学 医学医療系 ヘルスサービスリサーチ分野
- 横浜市立大学 学術院 医学群 データサイエンス研究科
- 東京大学 大学院医学系研究科 代謝・栄養病態学
- 虎の門病院
- 国立国際医療研究センター研究所 糖尿病研究センター
(*責任著者)
用語解説
(注1)2型糖尿病
血糖を下げるホルモンであるインスリンの分泌低下や効きの悪さ(抵抗性)をきたす複数の遺伝因子に過食、運動不足などの環境要因が加わって慢性のインスリン作用不足を生じて発症する糖尿病。
(注2)NDB
匿名レセプト情報・匿名特定健診等情報データベース、National Database of Health Insurance Claims and Specific Health Checkups of Japanの略称。日本全国の医療機関から保険者に発行しているレセプト(診療報酬明細書)と、40歳以上を対象に行われている特定健診及び特定保健指導の結果から構成されたデータベースを指します。
(注3)糖尿病治療薬
インスリン以外の糖尿病治療薬は、1)インスリン分泌非促進系、2)インスリン分泌促進系に大別され、1)にはビグアナイド薬、チアゾリジン薬、α−グルコシダーゼ阻害薬、SGLT2阻害薬が含まれます。ビグアナイド薬は肝臓での糖新生の抑制、チアゾリジン薬は骨格筋・肝臓でのインスリン抵抗性の改善、α−グルコシダーゼ阻害薬は腸管での炭水化物の吸収分解遅延による食後血糖上昇の抑制、SGLT2阻害薬は腎臓からのブドウ糖排泄の促進を介して血糖を下げます。2)はさらにi)血糖依存性、ii)血糖非依存性に分類され、i)にはDPP-4阻害薬とGLP-1受容体作動薬、ii)にはスルホニル尿素薬、グリニド薬が含まれます。DPP-4阻害薬およびGLP-1受容体作動薬は血糖依存性のインスリン分泌促進ホルモンであるインクレチンの分泌増加を介して血糖を下げ、SU薬、グリニド薬は膵臓のインスリン分泌細胞であるβ細胞に直接作用し、インスリン分泌を促進し血糖を下げます。
(注4)多変量解析
複数の変数に関するデータをもとに、これらの変数間の相互関連を分析する統計的技法の総称。
プレスリリースに関するお問い合わせ先
《研究に関するお問合せ先》
- 国立研究開発法人 国立国際医療研究センター(NCGM)
糖尿病情報センター
担当:坊内 良太郎(ぼううち りょうたろう)
電話:03-3202-7181(内線 5560)
E-mail: rybouchi@hosp.ncgm.go.jp - 公立大学法人 横浜市立大学 学術院医学群
大学院データサイエンス研究科ヘルスデータサイエンス専攻
担当:後藤 温(ごとう あつし)
電話:045-787-2414
E-mail:koho@yokohama-cu.ac.jp - 東京大学 大学院医学系研究科(東京大学医学部附属病院)
代謝・栄養病態学 教授
担当:山内 敏正(やまうち としまさ)
電話:03-3815-5411(内線:35632)
E-mail:tyamau@m.u-tokyo.ac.jp - 国家公務員共済組合連合会 虎の門病院
院長
担当:門脇 孝(かどわき たかし)
電話:03-3588-1111(内線:3600)
E-mail:t-kadowaki@toranomon.kkr.or.jp
《取材に関するお問合せ先》
- 国立研究開発法人 国立国際医療研究センター(NCGM)
企画戦略局広報企画室 広報係長
担当:西澤 樹生(にしざわ たつき)
電話:03-3202-7181 (内線:5097)<9:00~17:00>
E-mail:press@hosp.ncgm.go.jp - 公立大学法人 横浜市立大学
広報課長
担当:上村 一太郎(うえむら いちたろう)
電話:045-787-2414
E-mail:koho@yokohama-cu.ac.jp - 東京大学医学部附属病院
パブリック・リレーションセンター
担当:小岩井・渡部(こいわい・わたべ)
電話:03-5800-9188
E-mail:pr@adm.h.u-tokyo.ac.jp - 国家公務員共済組合連合会 虎の門病院
総務課 総務係長
担当:萩 美保子(はぎ みほこ)
電話:03-3588-1111(内線:7119)<8:00~16:45>
E-mail:mihoko-h@toranomon.gr.jp














